Dres. S. Berner,M.Acuña,V. Kessler, C. De Bonis, C. Fages, A. Kreutel
Servicio de Neurocirugía, Hospital Santa Lucía.
hospstalucí[email protected]
Resumen
El nervio motor ocular común (MOC) o tercer par craneal, tiene, desde su origen en el tronco encefálico hasta la órbita, un trayecto a través de la base del cráneo, donde mantiene importantes relaciones con estructuras anatómicas nerviosas y vasculares. Son estas relaciones, las que lo hacen susceptible a sufrir lesiones ante numerosas y variadas etiologías de importancia clínico neurológica.
Es por ello que un paciente con una parálisis del MOC debe alertar al médico tratante sobre la posibilidad de encontrarse ante una urgencia neuroquirúrgica.
Introducción
El nervio motor ocular común (MOC) o tercer par craneal tiene su origen real en varios núcleos mesencefálicos situados en el pedúnculo cerebral, por delante de la sustancia gris periacueductal.
De allí las fibras se dirigen hacia fuera y adelante atravesando el haz longitudinal medio, el núcleo rojo y el borde interno de la sustancia nigra.
El origen aparente se encuentra en la superficie anterior del mesencéfalo, en la fosa interpeduncular. Discurre entre
las arterias cerebelosa superior y cerebral posterior y continúa hacia delante en el espacio subaracnoideo, lateral a la arteria comunicante posterior. Pasa entre el borde libre de la tienda del cerebelo y la apófisis clinoides posterior, orada la duramadre y penetra en el espesor de la pared lateral del seno cavernoso junto con los nervios patético, abducens y la primera rama del trigémino.
(Foto1)
 |
| Foto1. Imagen anatómica donde se aprecian las relaciones del tercer par craneal. 1. Nervio MOC, 2. arteria comunicante posterior, 3. nervio patético rodeando el tronco encefálico desde su origen aparente posterior al mismo, 4. nervio trigémino con el ganglio homónimo y sus ramas de división. |
Entra a la órbita por la hendidura esfenoidal donde se divide en una rama superior y una inferior. La rama superior inerva los músculos recto superior y elevador del párpado superior. La rama inferior inerva el recto interno, el recto inferior y el oblícuo menor.
Las fibras provenientes del núcleo accesorio de Edinger-Westphal transcurren en la porción más periférica del nervio y dan inervación parasimpática al músculo ciliar y al constrictor de la pupila.
Existen múltiples etiologías que pueden causar el compromiso del nervio (Tabla 1).
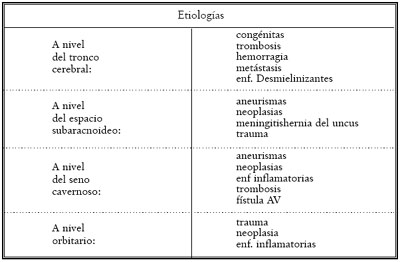 |
| Tabla 1. Parálisis del III par craneal. |
Hay que remarcar que una oftalmoplegía puede ser el primer signo de una patología grave, que puede comprometer
la vida del paciente.
En este trabajo analizamos las patologías más importantes a tener en cuenta ante un paciente que presenta como primer síntoma una parálisis del tercer par.
Manifestaciones Clínicas
Las lesiones del nervio MOC se manifiestan por ptosis palpebral con parálisis de la elevación, del descenso, de la aducción del ojo y ausencia de la contracción del esfínter pupilar.
El globo ocular se desvía hacia afuera y hacia abajo por la acción no inhibida de los músculos recto externo y oblícuo mayor respectivamente.
(Foto 2 y 3)
Desde un punto de vista clínico se describen formas completas e incompletas, donde hay respeto de la función pupilar.
En las formas completas la midriasis suele ser la primera manifestación de la compresión del nervio, debido a la ubicación de las fibras parasimpáticas.
Las parálisis del tercer par se clasifican en nucleares e infranucleares. Las primeras pueden ser congénitas o adquiridas y suelen ser bilaterales. Las infranucleares son siempre adquiridas. Son ocasionadas por una enfermedad vascular isquémica o hemorrágica, malformaciones vasculares, tumores, traumatismos, infecciones y se acompañan de otros cuadros neurológicos de acuerdo a la lesión.
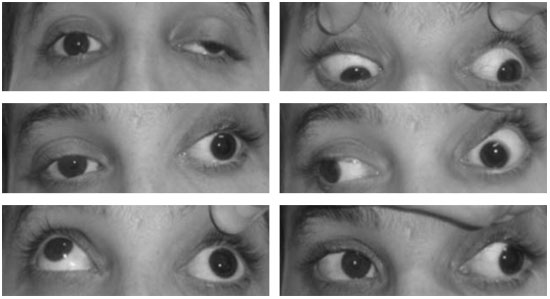 |
| Foto 3. Secuencia de imágenes de una paciente con parálisis del MOC por compresión aneurismática. |
Aneurismas cerebrales
Los aneurismas cerebrales son dilataciones saculares de las arterias del polígono de Willis. Cuando se localizan en la arteria comunicante posterior y, menos frecuentemente, a nivel del tope de la arteria basilar o en la arteria cerebelosa superior, pueden ocasionar una parálisis brusca del III par debido al crecimiento aneurismático o a su ruptura. (Foto 4, 5, 6) (Foto 7)
Frecuentemente el paciente presenta una cefalea fronto-orbitaria intensa. La importancia del diagnóstico precoz reside en que estos pacientes tienen riesgo de una nueva ruptura aneurismática (resangrado) que oscila entre el 15 al 20% en los siguientes 15 días y, la mortalidad global de una hemorragia subaracnoidea es del 50% durante el primer mes.
Por tal motivo, los pacientes en que se sospeche tal diagnóstico requieren internación inmediata, evaluación neuroquirúrgica, estudios tomográfico y angiográfico. El tratamiento consiste en excluir el aneurisma de la circulación en forma quirúrgica o mediante procedimientos endovasculares.
 |
 |
 |
Fotos 4,5,6. Compresión del tercer par por aneurisma de la arteria cerebral posterior. |
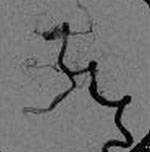 |
Foto 7. Aneurisma de la arteria basilar. |
Hernia del Uncus del Hipocampo del Lóbulo Temporal
La presencia de una masa o una hemorragia genera hipertensión endocraneana y la complicación más frecuente y grave es la herniación del uncus del temporal.
En estos casos, el uncus se desplaza entre el mesencéfalo y el borde libre de la tienda del cerebelo, comprime el III par ocasionando la anisocoria, desplaza el tronco encefálico y altera la formación reticular generando un trastorno de la conciencia y comprime la vía piramidal a nivel del pedúnculo cerebral y produce una hemiparesia contralateral.
En el traumatismo encéfalo craneano (TEC) el uncus se observa durante la evolución de hematomas epidurales, subdurales o del lóbulo temporal. El signo más precoz está dado por la presencia de dilatación pupilar unilateral, tras lo cual el deterioro de la conciencia puede ser rápido, evolucionando al coma profundo con serios riesgos para la vida del paciente. Los tumores o abscesos alojados en los lóbulos temporales también pueden determinar una hernia uncal, aunque raramente éste sea el debut de la enfermedad.
Una hernia uncal, una vez diagnosticada clínica y radiológicamente constituye una urgencia neuroquirúrgica.
Apoplejía pituitaria
La apoplejía pituitaria es una lesión producida por necrosis, hemorragia o infarto de la glándula hipofisaria, puede ser la manifestación inicial de un adenoma hipofisario.
(Foto 8, 9) (Foto 10)
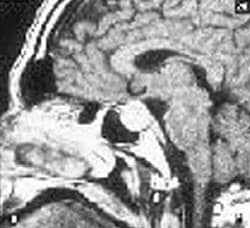 |
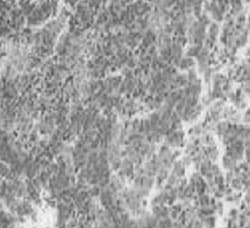 |
| Fotos 8,9. RMN donde se evidencia un adenoma hipofisario. La paciente presentó en forma brusca amaurosis y oftalmoplegía. El estudio histopatológico evidencia una necrosis hemorrágica del adenoma. |
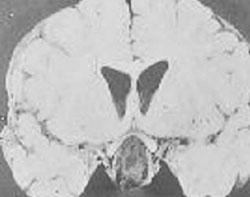 |
| Foto 10. Pieza del museo del Servicio de Neurocirugía donde se evidencia una apoplejía pituitaria y la compresión quismática. |
Es un cuadro ictal cuyas manifestaciones clínicas son cefalea intensa, oftalmoplegía, con síndrome quiasmático y compromiso de la función visual, que puede llegar a la amaurosis, sin o con deterioro del estado de conciencia.
El tercer par se presenta aislado o como parte de una oftalmoplegía completa, incluso con síntomas trigeminales.
Si la hemorragia atraviesa el diafragma selar, puede haber signos de hemorragia subaracnoidea.
El diagnóstico se realiza mediante tomografía computada y resonancia magnética.
Es menester hacer el diagnóstico diferencial con un aneurisma. La función hipofisiaria queda severamente comprometida y requiere tratamiento
sustitutivo urgente, especialmente del eje adrenal.
La descompresión quirúrgica es una emergencia en caso de compromiso de la agudeza visual o de la motilidad ocular.
Existen otras entidades que hemos podido identificar en el transcurso de la actividad neuroquirúrgica y que las clasificamos del siguiente modo:
Parálisis del MOC sin compromiso pupilar.
Generalmente se deben a lesiones vasculares intrínsecas, en donde las fibras periféricas conservan su función por irrigación colateral.
Las causas frecuentes pueden ser: mono o polineuritis, neuropatía diabética, neuropatía toxica alcohólica, dislipidemias, ateroesclerosis- hipertensión arterial, arteritis de arteria temporal. (Fotos 11, 12)
 |
 |
| Fotos 11,12. Parálisis nuclear del tercer par por isquemia. La angiografía muestra la ausencia de relleno de la arteria basilar. |
 |
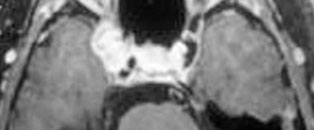 |
| Fotos 13, 14. Parálisis del tercer par por un meningioma de la pared del seno cavernoso. |
Parálisis del MOC con compromiso pupilar
Se producen por una compresión extrínseca. Aquí debe hacerse mención a los tumores de la región selar como los adenomas, meningiomas, craneofaringiomas, plasmocitomas, linfomas, metástasis, etc. y los cordomas del clivus, patología vascular como aneurismas intracavernosos y las fístulas carótido-cavernosas y las trombosis o tromboflebitis del seno cavernoso.
Las lesiones de seno cavernoso generalmente se acompañan de dolor facial, de compromiso de los pares craneales IV y VI y de la inervación simpática. En estos casos la pupila puede ser miótica por compromiso de la inervación simpática
pericarotídea. Dentro de la patología inflamatoria, haremos mención al síndrome de Tolosa- Hunt, que consiste en una inflamación inespecífica de la pared externa del seno cavernoso que puede extenderse a la hendidura esfenoidal. Se trata de una oftalmoplejía dolorosa donde pueden estar involucrados todos los componentes del seno cavernoso, la pupila en general no está afectada.
Conclusión
La presencia de una parálisis brusca del III par con compromiso pupilar puede estar indicando una patología grave que pone en riesgo la vida del paciente.
El conocimiento de las distintas relaciones anatómicas permite, mediante la clínica, localizar la lesión. La cefalea asociada es un signo de alarma, más aún en presencia de otros signos neurológicos. Todos los pacientes deben ser evaluados neurologicamente y estudiados neurorradiológicamente.
Muchos casos constituyen una urgencia neuroquirúrgica. La importancia de identificar estos cuadros neurológicos reside en que, en muchas ocasiones, Ias manifestaciones iniciales son oftalmológicas y un diagnóstico precoz puede prevenir un grave daño neurológico o la muerte.
Bibliografía
1- Kiyoyuki Y, Yuji M, Ryota Mashiko, Akio H, Koichi S, Tadao N. Small unruptured cerebral aneurisms presenting with oculomotor nerve palsy. Neurosurgery 52: 553- 557, 2003.
2- Horikoshi T, Nukuis, Tsutomu Yagishita, Kazuyuki Nishigaya, Isao Fukasawa, Hideo Sasaki. Oculomotor nerve palsy after surgery for upper basilar artery aneurisms. Neurosurgery 44: 705, 1999.
3- Newman NJ. Third, Fourth, and sixth nerve lesions and the cavernous sinus. En Principles and pactice of opthalmology. Albert D, Jakobiec F (ed). Filadelfia, WB. Saunders Company, 1994, Vol. 4, pp 2444-2469. 4- Harris FS , Rothon AL (jr). Anatomy of the cavernous sinus: A microsurgical study. J. Neurosurg 45: 169, 1976.
5- Skiebel-kahsh H, Maimon S, Amsalem J, Erlich R, Kalish Y, Rappaport ZH. Evolution of oculomotor nerve paresis after endovascular coiling of posterior communicating artery aneurysms: A neuro-opthalmological perspective. Neurosurgery 53: 1268, 2003.
6- Núcleos de los nervios craneales y sus conexiones centrales. En Neuroanatomía Clínica. Snell, RS. (ed). 3ª ed. Buenos Aires: Panamericana, 1994, pp 385.
7- Rosenberg M. Neuro Ophthalmology. En Neurosurgery Wilkins R, Rengachary S (ed). 2ª ed. USA: Mc Graw Hill, 1996, vol 1, pp 87-116.
8- Ferguson GG, Drake CG. Carotid-ophtalmic aneurysms: Visual abnormalities in 32 patients and the result of treatment. Surg Neurol 16: 1-8, 1981.
9- Miller D, Statham PFX. Surgical Management of traumatic intracranial hematomas. En Operative Neurosurgical Techniques. Schmidek H (ed). 4ª ed. Filadelfia: Saunders, 2000, vol 1, pp 83-90.
10- Cohen DS, Quest DO. Increased Intracranial Pressure, Brain herniation, and their control. En Neurosurgery. Wilkins R, Rengachary S. (ed) 2ª ed. USA.: Mc Graw Hill, 1996. Vol 1, pp 345-356.
11- Plum F, Posner J. Lesiones supratentoriales que causan coma. En Estupor y coma. Plum F, Posner J. (ed) . Mexico DF, El manual moderno SA de CV. 1982, pp 99-178.
12- Adams RD, VictorM, Ropper AH. Trastornos de los movimientos oculares y de la función pupilar. En Principios de Neurología. 6ª ed. México DF: Mc Graw Hill- interamericana, 1998, pp. 227-248.
